Las enfermedades de la piel son una causa común de preocupación para muchas personas. Algunos de ellos no son muy peligrosos para la salud, mientras que otros requieren la atención inmediata y, posiblemente, la intervención quirúrgica para salvar la vida del paciente. Para poder contactar a un dermatólogo a tiempo, es importante conocer los síntomas de las enfermedades de la piel de una persona, fotos y una descripción de los que ofrecemos a nuestros lectores.
No todo el mundo sabe que la piel es el órgano más grande del cuerpo, tiene una estructura compleja y realiza muchas funciones. Su área total puede ser más de 2 m 2, y el peso - de 2.5 a 5 kilogramos, dependiendo del equipo y el crecimiento.
A la piel se le asigna el papel de una función protectora para proteger los tejidos internos de los efectos de un entorno externo desfavorable, por lo tanto, es muy vulnerable. Además, la piel sirve como un tipo de regulador del equilibrio hídrico y el régimen de temperatura en el cuerpo, y a través de los poros secreta el sudor que contiene soluciones de sales y productos metabólicos. Entonces el regular limpieza de la piel del rostro y el cuerpo es una garantía de prevención de muchas enfermedades de la piel.
Clasificación de enfermedades
Las enfermedades de la piel tienen diferentes tipos, que se diferencian entre sí principalmente debido a la ocurrencia.
Infeccioso
Las enfermedades infecciosas de la piel se desarrollan si los microorganismos patógenos han penetrado en el tejido de la piel. Su actividad vital causa una fuerte inflamación, que se acompaña de dolor y enrojecimiento; en algunos casos, un aumento de la temperatura (dependiendo de la gravedad del curso de la enfermedad).
Al mismo tiempo, la piel forma burbujas, nódulos, pústulas y otras erosiones. Después de la recuperación, pasan, y en su lugar pueden permanecer como cicatriz o trastorno de pigmentación . A menudo, la infección acompaña a otras enfermedades de la piel, ya que el patógeno penetra en los tejidos en los lugares de su daño, por ejemplo, con arañazos o peines. Tal enfermedad es peligrosa porque los microorganismos pueden ingresar al sistema circulatorio de una persona y provocar el desarrollo de la sepsis, que representa una amenaza para la vida.
Tipos comunes de infecciones: foliculitis, panaritium, erisipela, impétigo, dermatomicosis.
Fúngico
En las enfermedades fúngicas de la piel, la causa del daño tisular es la penetración de diversos hongos (Microsporum, Candida y otros). Tales enfermedades se caracterizan, como regla, por un curso prolongado y una tendencia a la cronización.
Los síntomas pueden crecer y desaparecer, pero la dolencia con el tiempo afecta más y más áreas de la piel. Las manifestaciones clínicas de tales enfermedades son diversas y dependen del tipo de hongo. Como regla general, en la piel aparecen manchas redondeadas con peeling superficial; marcado enrojecimiento. Muy a menudo va acompañado de picazón. Con la progresión de la enfermedad, los focos crecen.
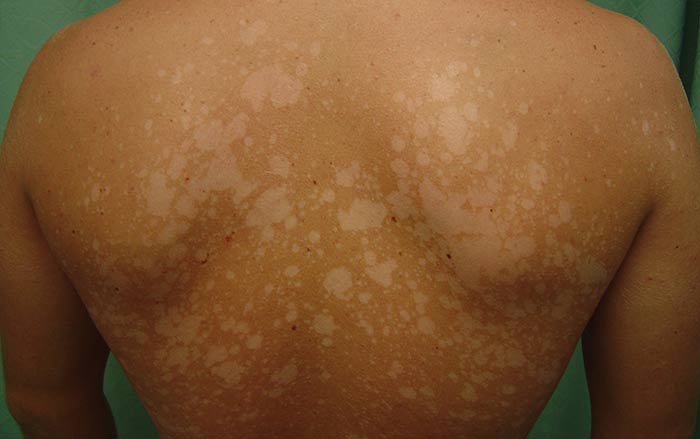
Esta categoría incluye líquenes multicolores, candidiasis, dermatomicosis. Los hongos pueden causar el desarrollo de dermatitis seborreica o provocar la penetración en los tejidos de la infección. Para el tratamiento, use medicamentos especiales destinados a destruir el patógeno, así como medios para la regeneración de la piel.
Enfermedades gnóticas y purulentas
Las enfermedades gnóticas y purulentas son un tipo de enfermedades infecciosas. En estos casos, los agentes causantes son estafilococos y estreptococos, que cayeron en el tejido de la piel a través del daño a las capas superiores. El proceso inflamatorio se acompaña de la formación de pus, sensaciones dolorosas agudas al presionar el área afectada y su enrojecimiento.
A menudo, la temperatura local aumenta, y en el caso de una corriente prolongada y severa, la temperatura total aumenta. Las enfermedades de la piel pustulosa proceden con la formación de pequeñas pústulas; mientras que los purulentos se caracterizan por la aparición de furúnculos, abscesos y flemones. Exteriormente se ven como tubérculos hinchados de varios tamaños con contenido purulento.
En algunos casos, la enfermedad pasa espontáneamente, si el pus se rompe. Pero es mejor no retrasar el tratamiento para evitar posibles consecuencias graves (sepsis, meningitis). La terapia, por regla general, consiste en el tratamiento con medicamentos antibacterianos por vía oral, intravenosa e intramuscular, y también en forma de compresas.
Cuando las enfermedades de la piel purulentas necesitan buscar ayuda de un cirujano que abrirá un absceso, limpie la cavidad de pus y aplique una venda con la medicina necesaria. Está estrictamente prohibido realizar tales manipulaciones de forma independiente en el hogar, ya que es poco probable que las personas sin educación especial cumplan con todos los requisitos de esterilidad y realicen el procedimiento adecuadamente.
Alérgico
Las enfermedades alérgicas de la piel humana representan un vasto grupo de patologías. Las más comunes de estas categorías son eczema y dermatitis. Sus síntomas pueden variar, pero más a menudo son manchas rojas que causan muchos inconvenientes y arruinan la apariencia de una persona.
Localización de lesiones favorita: en la curva interna de los codos y debajo de las rodillas. En la formación de enfermedades de la piel de naturaleza alérgica, el fallo del sistema inmunitario humano desempeña un papel importante, lo que lleva al hecho de que el cuerpo comienza a percibir ciertas sustancias como alérgenos hostiles.
Las patologías de la piel del bebé a menudo se manifiestan en los primeros años de vida. A veces hay una cura espontánea con la edad, pero más a menudo el eczema y la dermatitis tienen un curso crónico con exacerbaciones y remisiones periódicas. Para evitar daños extensos en la piel y mejorar su salud, debe identificar la causa que causa erupciones y picazón. Esto solo puede hacerse después de pasar las pruebas necesarias.
Otra variante del curso de las enfermedades de este grupo en humanos son las reacciones individuales del sistema inmune. Se caracterizan por un inicio agudo, que es seguido por una disminución gradual en la gravedad de los síntomas seguida por la recuperación. Por ejemplo, tales enfermedades incluyen las colmenas familiares.
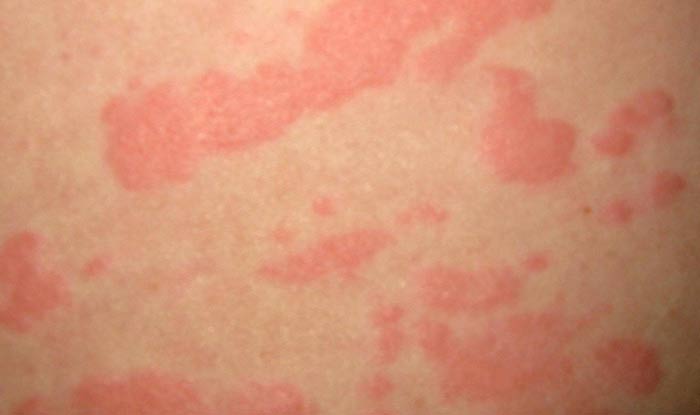
La terapia principal es recetada por un alergólogo. Para mejorar la condición, es necesario evitar el contacto con sustancias alergénicas. Se usan varias preparaciones para tratar erupciones cutáneas: por ejemplo, ungüento hormonal o no hormonal.
Viral
El mecanismo de aparición de enfermedades virales de la piel es similar al mecanismo de desarrollo de enfermedades infecciosas. Solo en este caso los patógenos son virus diferentes. Los sintomáticos en muchos aspectos dependen del tipo de este microorganismo.
El más común de estos es el virus del papiloma, que conduce a la formación de verrugas y verrugas genitales.
Hoy en día, la ciencia conoce más de cientos de sus tipos, algunos de los cuales son prácticamente inofensivos para los humanos, mientras que otros pueden provocar el desarrollo del cáncer. A menudo, la piel también se ve afectada por el herpes de varios tipos y el molusco contagioso.
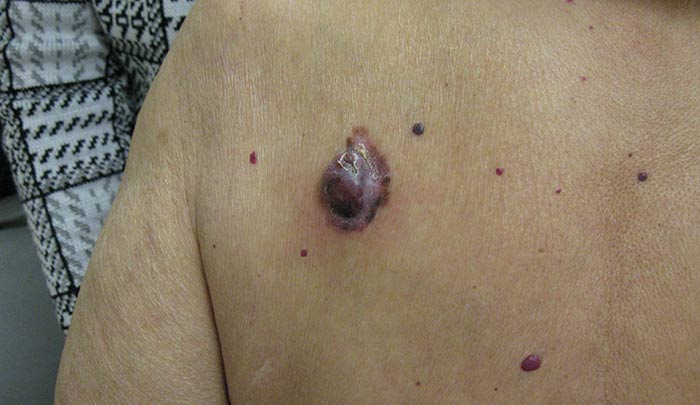
Las enfermedades oncológicas de la piel incluyen carcinoma de células basales, melanoma, carcinoma de células escamosas. Son causados por la degeneración de células benignas en células malignas, que a veces ocurre bajo la influencia de factores desfavorables.
En la zona de riesgo hay personas con una predisposición genética, que llevan un estilo de vida poco saludable, trabajan en la producción peligrosa y están expuestos a diversas olas. En algunos casos, el cáncer de piel se desarrolla cuando traumatiza las marcas de nacimiento o bajo una exposición excesiva a los rayos ultravioleta.
Los signos peligrosos pueden ser:
- degeneración del nevo;
- la aparición de una mancha de color desigual con bordes desiguales;
- su rápido crecimiento;
- sangrado
- dolor y algunos otros síntomas.
Más información dará una imagen de una enfermedad peligrosa.
Papulosquamose
De las enfermedades de la piel papuloescamosas, las más famosas son la psoriasis y el liquen plano rojo. La psoriasis ocurre en diferentes edades, y hasta la fecha, los científicos no han podido nombrar la causa exacta de la aparición de la enfermedad, aunque la mayoría de los médicos tienden a violar el sistema inmune humano. Con bastante frecuencia, el debut de la psoriasis ocurre después de una situación estresante u otra enfermedad gravemente enferma.
Se manifiesta por la formación de placas de pápulas rojas y secas que se elevan ligeramente por encima de la piel. El curso de esta enfermedad es ondulado, es decir, los períodos de alivio son seguidos de exacerbaciones. Un tipo especial de psoriasis es la artritis psoriásica, en la que las articulaciones de una persona se inflaman.
El liquen plano rojo también es común, que a menudo acompaña a las enfermedades crónicas de los órganos internos. Es fácil de reconocer por placas con una superficie lisa, estriada por líneas transversales.
Cuando aprende los nombres de las enfermedades de la piel, sus signos y síntomas externos, no debe intentar diagnosticarse a sí mismo. Esto solo lo puede hacer un dermatólogo cuando se lo examina, después de hablar con el paciente y realizar las pruebas diagnósticas necesarias.
Alopecia (calvicie, alopecia) - la ausencia o el adelgazamiento del cabello (por lo general en la cabeza). La alopecia puede ser total (la completa falta de pelo), difusa (adelgazamiento del cabello dramática) y focal (ausencia de pelo en áreas limitadas). Por origen y características clínicas distinguen varias variedades de alopecia.
La alopecia congénita debida a defectos genéticos se manifiesta por adelgazamiento significativo o falta completa de cabello, a menudo en combinación con otras displasias ectodérmicas. El pronóstico es pobre.
La alopecia sintomática es una complicación de enfermedades generales graves (infecciones agudas, enfermedades difusas del tejido conectivo, endocrinopatías, sífilis, etc.). Es focal, difuso o total y es el resultado de influencias tóxicas o autoinmunes en las papilas capilares. El pronóstico depende del resultado de la enfermedad subyacente.
La alopecia seborreica, una complicación de la seborrea, generalmente tiene un carácter difuso. El pronóstico depende del éxito del tratamiento de la seborrea.
La alopecia prematura se observa en la cabeza en hombres jóvenes y de mediana edad, tiene un carácter difuso focal con la formación de parches de calvicie y calvas. La predisposición hereditaria es de primordial importancia. El cabello no está restaurado.
Alopecia areata (alopecia circular): pérdida de cabello adquirida en forma de focos redondeados de varios tamaños. La etiología es desconocida Patogénesis: trastornos neurotróficos locales, posiblemente con un componente autoinmune. Síntomas: una aparición repentina en el cuero cabelludo (más a menudo la cabeza, la cara) de varios focos redondeados de pérdida completa de cabello sin ningún otro cambio. Los focos pueden crecer, fusionarse y conducir a la calvicie total. Quizás una recuperación espontánea, pero no una recaída poco común. Con la forma total, el cabello a menudo no se restaura. Tratamiento: sedantes, vitaminas, fitina, frotamiento irritante con alcohol, ungüentos con corticosteroides. En casos severos, fotosensibilizadores (ammifurin, Beroxane) en combinación con irradiación ultravioleta, corticosteroides en el interior, fotoquimioterapia.
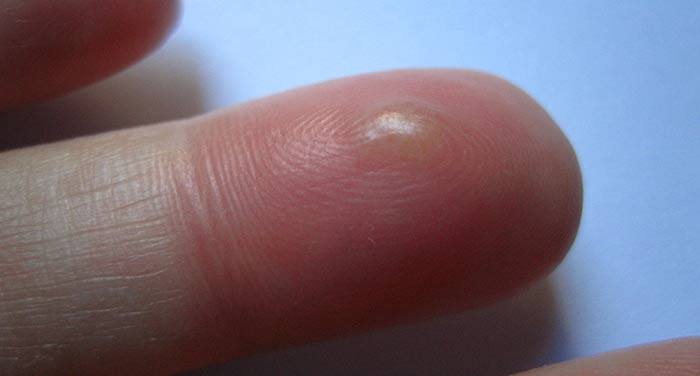
Verrugas
La formación de tumores en la piel, si no son inflamatorias, pueden ser verrugas. El tamaño de las verrugas: de un milímetro a un centímetro, las verrugas son más grandes. Las verrugas son causadas por virus del grupo de virus del papiloma humano. La infección con el virus del papiloma, que causa verrugas, ocurre con el contacto directo con una persona enferma. El período de incubación puede durar hasta varios meses.
Hay varias variedades de verrugas. Las verrugas comunes son nódulos densos e indoloros de forma semicircular con una superficie irregular. Por lo general, se localizan en las palmas, los dedos, el cuero cabelludo. Posible presencia de verrugas y en la cara.
En los pies, a veces se forman verrugas plantares. A diferencia de las verrugas comunes, son dolorosas. Su centro consiste en papilas filiformes alargadas, que están rodeadas por un rodillo continuo de capas córneas de piel. Las verrugas plantares externas se parecen a los callos. La aparición de verrugas plantares se hace más probable si el calzado se frota y aplasta.
También hay verrugas juveniles, son pequeños nódulos que apenas sobresalen de la piel. El lugar de su distribución es una persona, manos. Las verrugas jóvenes son frecuentes entre los escolares.
El diagnóstico de las verrugas no es tan simple como parece. Las verrugas pueden enmascararse como otras afecciones de la piel. Por lo tanto, las verrugas plantares no siempre son fáciles de distinguir de los callos. Al mismo tiempo, existe el peligro de tomar un tumor formidable de la piel detrás de una verruga inofensiva ...
¿Cómo deshacerse de la verruga, apareció de repente en el lugar más incómodo? La menos verrugosa, incluso fresca, reacciona a conspiraciones y susurros. Los remedios caseros violentos para eliminar las verrugas pueden dañar un orden de magnitud más que bien. La única salida es consultar a un dermatólogo.
Si el médico lo considera necesario y, lo más importante, posible, la verruga se puede eliminar. La tarea principal en este caso es llevar a cabo la operación para que no queden cicatrices. Los más respetuosos con la piel son la electrocoagulación y la crioterapia. Tanto el calentamiento como la hipotermia causan la destrucción de los tejidos de las verrugas y la destrucción del virus.
Usamos diferentes métodos de tratamiento de las verrugas. Por supuesto, hacemos una eliminación indolora de las verrugas por diferentes métodos.
Electrocoagulación de las verrugas en nuestra clínica para un dispositivo especial moderna - aglutinador dermatológica, donde se utiliza la corriente de alta frecuencia. Se produce un aumento de la temperatura en los tejidos (diatermia) y, como consecuencia - la destrucción del virus de la verruga y la muerte.
Es difícil excluir la infección con una infección viral que conduce a la aparición de las verrugas. Sin embargo, es posible tomar medidas para fortalecer la inmunidad. Esta simple medida ayuda a eliminar permanentemente el riesgo de infección con el virus del papiloma, causando la aparición de las verrugas.
Vitiligo
Enfermedades de la piel, la característica principal de los cuales - el desarrollo de manchas decoloradas debido a una disfunción de los melanocitos expresa en la pérdida de una enzima implicada en el proceso de pigmentación, se llama vitiligo. La despigmentación puede aparecer en la piel, en el cabello y en la retina de los ojos. En la mayoría de los casos, el vitíligo comienza a una edad temprana.
Dado que la naturaleza y el mecanismo de la enfermedad no se comprenden completamente, el problema del tratamiento efectivo del vitiligo permanece. No hay métodos estándar para tratar el vitiligo. A los pacientes se les recetan medicamentos que aumentan la sensibilidad de la piel a la radiación ultravioleta. El efecto del fármaco es más notable cuando el tratamiento vitiligo incluye la irradiación de la piel con longitud de onda de la luz ultravioleta 320-390 nm. Se obtienen buenos resultados irradiando la piel de un paciente con vitiligo con un láser de helio-neón. La efectividad del tratamiento del vitiligo aumenta con la inclusión de cobre y ácido ascórbico en el curso del tratamiento. Da un resultado positivo en pacientes con tratamiento de vitiligo con fármacos inmunomoduladores.
Con el vitiligo, se recomienda la terapia vitamínica para ciertos regímenes. Revuelva en las manchas descoloridas de jugo, infusión o decocción de plantas medicinales, es capaz de dar algún efecto. Sin embargo, en el extranjero, el método de tratamiento radical y quirúrgico del vitiligo es cada vez más solicitado. Producidos zonas especialmente entrenados de trasplantes de piel, que es rápido y seguro, pero el tratamiento del vitiligo no sin dolor.
El factor de psicoemocina es uno de los más importantes en el tratamiento del vitiligo. El estrés puede provocar el desarrollo de vitiligo. El estrés psicológico constante de un paciente con vitiligo es causado por una mayor atención del medio ambiente. Así formada circuito de realimentación positiva entre un factor traumático y sus efectos psicoactivos de la estabilidad psicológica ... Aumentar los pacientes con vitiligo alcanzados tónico recepción y formulaciones de restauración.
Se observó la interdependencia del hígado y la incidencia de vitiligo. En algunos casos de enfermedad del vitiligo, el tratamiento de las enfermedades hepáticas no solo condujo al restablecimiento de sus funciones, sino también a la curación completa de la despigmentación focal. Los pacientes con vitiligo de desparasitación en repetidas ocasiones dieron un resultado similar.
Los pacientes con vitiligo deben evitar la exposición a la luz solar directa y, al salir de las instalaciones, deben usar protector solar.
La nutrición con vitiligo debería ayudar a restablecer el metabolismo normal y, en particular, aumentar el contenido corporal de macro y microelementos, vitaminas. Especialmente recomendado para los pacientes con vitiligo productos como el aceite de hígado de bacalao, pescado de mar y otros mariscos, setas, frutas (piña, higos, plátanos, cerezas, frambuesas), trigo sarraceno, las verduras de hoja (perejil, apio), frijoles.
Sin embargo, debe tenerse en cuenta que una quinta parte de los pacientes con vitiligo no responde al tratamiento. Cuanto más larga es la enfermedad, es menos probable que se recupere por completo. Mientras tanto, por cada vigésima paciente, todos los síntomas del vitíligo pasan de forma completamente independiente y sin dejar rastro.
Dermatitis
Qué es la dermatitis
Dermatitis - reacción inflamatoria de la piel en respuesta a los efectos de los estímulos ambientales. Distinga la dermatitis de contacto y la toxicidad. La dermatitis por contacto se produce bajo la influencia de factores externos directos sobre la piel, con la toxemia, esta última penetra inicialmente en el entorno interno del cuerpo.
Dermatitis: etiología y patogénesis. Los irritantes, que causan dermatitis, son de naturaleza física, química o biológica. Los llamados estímulos obligados causan dermatitis simple (artificial, artefactual) en cada persona. Estos incluyen fricción, presión, radiación, y efectos de la temperatura (ver. Burns y congelación), ácidos y álcalis, algunas plantas (ortiga, fraxinella, ranúnculo sodio, spurge et al.). Los estímulos opcionales causan inflamación de la piel solo en personas que son hipersensibles a ellos: se produce dermatitis alérgica (sensibilización). El número de irritantes facultativos (sensibilizadores) que causan dermatitis es enorme y aumenta continuamente. El mayor significado práctico de estos son las sales de cromo, níquel, cobalto, formalina, trementina, polímeros, productos farmacéuticos, detergentes, cosméticos, artículos de uso doméstico perfumes, insecticidas, algunas plantas (primula, aloe, tabaco, campanilla de invierno, geranio, ajo, etc.). .
La patogenia de la dermatitis simple se reduce a daño directo al tejido de la piel. Por lo tanto, las manifestaciones clínicas simples de dermatitis y para fuerza definida (concentración), duración de la exposición y de la naturaleza del estímulo, y lesiones de la piel (dermatitis) se produce inmediatamente o poco después del primer contacto con un irritante y zona gravemente dañado corresponde a la zona de contacto. El tratamiento de la dermatitis simple se reduce a eliminar el estímulo que lo causó.
En el corazón de la dermatitis alérgica se encuentra la sensibilización cutánea monovalente. Los sensibilizadores que causan dermatitis alérgica suelen ser haptenos. Conexión con proteínas de la piel, forman conjugados que tienen propiedades de alérgenos completos, bajo cuya influencia los linfocitos estimulados, que causa el desarrollo de la dermatitis de sensibilización como una hipersensibilidad de tipo retardado. Un gran papel en el mecanismo de sensibilización se juega por las características individuales del organismo: el estado del sistema nervioso (incluido el vegetativo), la predisposición genética; transferido y comorbilidades (incluyendo tinea pedis), el estado del manto lípido-agua de la piel, así como la función de las glándulas sebáceas y sudoríparas.
sensibilización monovalente determina las clínicas y curso de la dermatitis atópica particulares: especificidad clara (dermatitis se desarrolla bajo el efecto de un estímulo bien definido); un oculto período (sensibilización) entre el primer contacto con el estímulo y la aparición de la dermatitis (de 5 días a 4 semanas), reacción inflamatoria intensa inusual de la piel, las concentraciones inadecuadas del estímulo y el tiempo de su exposición; la vastedad de la lesión, que se extiende mucho más allá del área del estímulo. El tratamiento de la dermatitis alérgica comienza con la detección de un alergeno.
Dermatitis: un cuadro clínico. La dermatitis simple ocurre aguda o crónicamente. Hay tres etapas de la dermatitis aguda: eritematosa (hiperemia y la hinchazón de gravedad variable), vesicular o ampollar (por eritematosa, fondo edematosa genera burbujas y las burbujas, el secado del suelo en la cáscara o triturar para formar erosiones húmedos), necrótico (tejido descomposición para formar ulceraciones y subsiguiente cicatrización). dermatitis aguda acompañada de picazón, ardor o dolor, dependiendo de la extensión del daño. dermatitis crónica es causada por la exposición prolongada de irritantes débiles, caracterizado hiperemia congestiva, infiltración, liquenificación, agrietamiento, queratinización de energía, a veces atrofia de la piel.
Una de las variedades más comunes de dermatitis aguda es el desgaste que se produce comúnmente en las manos, especialmente calles, ninguna habilidad para el trabajo físico, y se detiene cuando se camina calzado incómodo. Clínicamente, esta dermatitis se caracteriza por eritema bruscamente vcherchennoy edematosa, contra el que con la exposición continua al factor irritante que tiene grandes burbujas - "ampollas"; es posible unirse a la infección piocócica. Callo - forma crónica de la dermatitis mecánica - se desarrolla debido a la presión y la fricción larga y sistemática sobre las manos cuando las operaciones manuales (signo profesional) y el pie - cuando se usan zapatos apretados. La pérdida también puede ocurrir en los pliegues de fricción de las superficies de contacto, especialmente en personas obesas.
La dermatitis solar, clínicamente fluye a través de tipo eritematosa o vesiculobullosa, caracterizado por tener un pequeño (hasta varias horas) el período de latencia, la destrucción y los resultados en la pigmentación (bronceado); los fenómenos generales son posibles. Cambios similares también pueden dar las fuentes de radiación ultravioleta artificial. Como resultado de la exposición prolongada al sol experimentada por las personas obligadas en los términos de su profesión durante mucho tiempo al aire libre (geólogos, pastores, pescadores) desarrollar dermatitis crónica. La dermatitis por radiación procede de la misma manera independientemente del tipo de radiación ionizante. dermatitis por radiación aguda que surgen de una sola exposición, al menos en el tratamiento de radiación (radioepidermit) pueden ser eritematosa, vesiculobullosa o necrótico, que depende de la dosis de radiación. El período de latencia tiene importancia pronóstica: es más corto que se produce la dermatitis más pesado. Las úlceras difieren de la corriente tórpida (muchos meses, incluso años) y el dolor doloroso. Se observan fenómenos generales con cambios en la composición de la sangre. dermatitis por radiación crónica se desarrolla como resultado de la exposición prolongada a la radiación ionizante en pequeña pero superior a las dosis máximas admisibles: seca, piel atrófica está cubierto de escamas, telangiectasia, y manchas hiperpigmentadas despigmentadas, hiperqueratosis, úlceras tróficas, con tendencia a la malignidad. El tratamiento de la dermatitis solar incluye tanto antisépticos locales como farmacoterapia.
dermatitis aguda causada por ácidos y álcalis, fluye a través de un producto químico de tipo quemadura: eritematosa, vesiculobullosa o necrótico. La debilidad de sus soluciones con la exposición prolongada que causan dermatitis crónica como la infiltración y la liquenificación gravedad variable.
Dermatitis: diagnóstico. diagnóstico simple dermatitis se basa en un vínculo claro con el impacto del estímulo, la rápida aparición después del contacto con él, una destrucción límite claro, la involución rápida después de la eliminación del estímulo.
El cuadro clínico de la dermatitis alérgica se caracteriza por un fuerte eritema con edema pronunciado. En este contexto, pueden aparecer numerosas burbujas y burbujas que, cuando se abren, causan erosión erosiva. Cuando la inflamación disminuye, se forman costras y escamas, después de lo cual las manchas rosadas cianóticas persisten por algún tiempo. Para confirmar el diagnóstico, dermatitis, use pruebas alérgicas.
Dermatitis: prevención. Cumplimiento de la seguridad laboral en el trabajo y en el hogar; oportuna sanación de la infección focal y micosis del pie; el uso de antibióticos y otras drogas sensibilizantes estrictamente de acuerdo con las indicaciones dada su tolerabilidad en el pasado.
Tratamiento de dermatitis
El tratamiento de la dermatitis es obligatorio. Lo más importante es establecer la causa de la dermatitis causada. El objetivo del tratamiento es eliminar y eliminar los síntomas desagradables. La dermatitis debe tratarse de manera integral e incluir: terapia farmacológica, medicamentos externos, fisioterapia y dieta. Una vez que haya notado los primeros signos del tratamiento de la dermatitis, debe comenzar con una consulta médica sin automedicación.
El pronóstico suele ser favorable, con la excepción de la dermatitis necrótica de etiología química y especialmente de la radiación.
Candidiasis
Candidiasis (candidmicosis) - micosis, causada por hongos similares a levaduras del género Candida; afecta la piel y las membranas mucosas, manifiesta una variedad de formas clínicas.
candidiasis superficiales de la piel y la piel candidiasis de la mucosa pliegues: afectan a los grandes pliegues de la piel, especialmente debajo de los senos, inguinal-femoral, mezhyagodichnoy, el área del ano, el ombligo, BTE se pliega, la cabeza del pene, la capa interna del prepucio, en individuos obesos puede verse afectada por pliegues estomago Inicialmente, aparecen grandes áreas de maceración de color blanco, que rápidamente se convierten en erosiones rojas húmedas con un borde de descamación blanquecino en el borde. Cerca de los brotes, a veces se ven pequeños escapes, y en la profundidad de los pliegues, grietas dolorosas. Angustiante picazón, ardor.
La erosión interdigital ocurre casi exclusivamente en las mujeres con armas, lo que está asociado con las condiciones de trabajo. Se desarrolla principalmente en el pliegue entre el tercer y cuarto dedo. Hay un grupo de burbujas con superficie macerado que se separa rápidamente, después de lo cual la carne se forma tiene un color brillante, superficie lisa con voladizo erosiva en su periferia es de color blanco grisáceo frontera macerado epidermis. Las fronteras de la derrota son agudas. El proceso nunca va más allá del pliegue interdigital y no ocupa más de la mitad de la superficie lateral de las primeras falanges.
Candidomicosis jaeda. Ocurre principalmente en personas mayores con una mordedura decreciente. En las comisuras de la boca hay una erosión roja húmeda, que parece una grieta con maceración de la epidermis alrededor.
La candidiasis bucal (estomatitis por levaduras) ocurre con mayor frecuencia en bebés en diferentes partes de la mucosa oral. Aparecen capas blanquecinas, que se eliminan fácilmente. Después de su extracción, se expone una mucosa seca, algo hiperémica. Con glositis plegada, la infección de la candidiasis generalmente se localiza en la profundidad de los pliegues (glositis candidomicótica).
La vulvovaginitis candidomicótica en el cuadro clínico casi no difiere de la candidiasis bucal, sin embargo, el recubrimiento blanco grisáceo generalmente tiene una naturaleza quebradiza. Los pacientes se quejan de picazón y ardor.
Candida paronychia, onychia ocurre casi exclusivamente en mujeres y comienza con un cambio en el rodillo de uñas. Aparecen edema, hiperemia e infiltración del rodillo de clavo, debajo del cual puede exprimir una gota de pus. Cuando calmar la inflamación a lo largo del borde del vástago de clavo no se está pelando, se espesa, desapareció la piel clavo no está creciendo. placa de la uña, en el que el proceso se mueve al eje del clavo, en los lugares de derrota tiene color rojizo-marrón y un estrías transversales.
generalizada (granulomatosa) candidiasis crónica en los niños por lo general comienza con la aparición de aftas, entonces hay otras formas de candidiasis de la piel y las membranas mucosas. En su fondo y junto a ellos allí y lapuleznye erupción Bugorkova, formación de costras, cuyo número está creciendo rápidamente, al igual que los bolsillos se hacen más profundas. Estos elementos dejan cambios de cicatriz atrófica. El proceso que comenzó en la primera infancia, fluye durante años, acompañado de diversos trastornos distróficos, que incluyen la caries profunda de los dientes. Estos cambios se pueden combinar con candidiasis visceral (bronquitis, neumonía, pielonefritis, enterocolitis, etc.). Cuando microscopía después de material de tratamiento (raspado con un hogar, restos epidérmicos et al.) De solución de álcali cáustico 20% y pseudomicelio detectar acumulaciones de ciernes células de levadura.
El pronóstico para la candidiasis superficial es bueno, con granulomatoso, serio.
Urticaria
La urticaria es una enfermedad alérgica caracterizada por la formación de ampollas en la piel y las membranas mucosas.
Etiología, patogenia. Los factores etiológicos que causan la urticaria desarrollo, dividido por el exógeno (física, térmica, mecánica, química, etc.) y (procesos patológicos de los órganos internos, trastornos del sistema nervioso) endógenos. En todos los casos, la patogénesis tiene muchos enlaces comunes. Los factores etiológicos causan acumulación en los tejidos de sustancias químicamente activas tales como histamina, que aumentan la permeabilidad de las paredes vasculares, expanda capilares, lo que resulta en la inflamación de la dermis papilar, causar ampollas.
 Papel de alérgenos puede jugar de forma incompleta productos proteicos escindidos aún no han perdido su especificidad (que penetra en el torrente sanguíneo, que inducen la producción de anticuerpos a un producto alimenticio particular), toxinas (productos estropeado, incompletamente digeridos), sustancias tóxicas formadas en la colitis, la función renal inadecuada. Posible alergia bacteriana. Un papel importante en la patogénesis de la urticaria es desempeñado por trastornos funcionales del sistema nervioso, especialmente el vegetativo. En particular, se conoce la urticaria colinérgica, la hora de desarrollar agitación nerviosa y la liberación resultante de la acetilcolina en los tejidos bajo la influencia de la estimulación del sistema nervioso parasimpático,
Papel de alérgenos puede jugar de forma incompleta productos proteicos escindidos aún no han perdido su especificidad (que penetra en el torrente sanguíneo, que inducen la producción de anticuerpos a un producto alimenticio particular), toxinas (productos estropeado, incompletamente digeridos), sustancias tóxicas formadas en la colitis, la función renal inadecuada. Posible alergia bacteriana. Un papel importante en la patogénesis de la urticaria es desempeñado por trastornos funcionales del sistema nervioso, especialmente el vegetativo. En particular, se conoce la urticaria colinérgica, la hora de desarrollar agitación nerviosa y la liberación resultante de la acetilcolina en los tejidos bajo la influencia de la estimulación del sistema nervioso parasimpático,
El cuadro clínico se caracteriza por la forma urticaria en la piel (con menor frecuencia de las membranas mucosas), bespolostnoy elementos efímeros exudativas - formación de ampollas, edematosa, denso, de color rosa brillante, se eleva por encima de la piel, de varios tamaños (diámetro de 0,5 a 10-15 cm) y la forma ( redondeado, de grano grueso, etc.), a menudo con una zona de escaldado en el centro. Las ampollas desaparecen (a veces en unos minutos) sin dejar rastro.
urticaria aguda se caracteriza por la aparición súbita, la aparición de picazón severa, ardor y erupciones en cualquier parte de la piel y en las membranas mucosas de los labios, lengua, paladar blando, la laringe. Las ampollas pueden ser de diferentes tamaños y formas, tal vez su fusión, acompañada de una violación de la condición general (fiebre de la ortiga, artralgia). La urticaria aguda se debe con mayor frecuencia a alergia a medicamentos o alimentos, administración parenteral de medicamentos, sueros, vacunas, transfusiones de sangre.
angioedema limitado aguda (urticaria gigante) también se caracteriza por la aparición repentina de un edema limitado piel (mucosa) y subcutáneas de tejido adiposo (labios, mejillas, párpados, etc.) o los genitales. Al mismo tiempo, la piel se vuelve densamente elástica, blanca, con menos frecuencia de color rosa. Las sensaciones subjetivas generalmente están ausentes. Después de unas horas o 1-2 días, la hinchazón disminuye. Es posible una combinación del edema de Quincke con una urticaria común. Con el desarrollo de edema en la laringe, la estenosis y la asfixia son posibles.
urticaria crónica recurrente generalmente se desarrolla en el fondo sensibilización continua causada por focos de infección crónica (amigdalitis, colecistitis, anexitis, etc.), una violación de la tracto gastrointestinal, el hígado y otros. recidivas de la enfermedad se caracteriza por la aparición de ampollas en las diversas secciones de la piel, se sustituyen por remisiones duración diferente Durante el ataque posible dolor de cabeza, debilidad, fiebre, artralgia, edema de la mucosa del tracto gastrointestinal - náuseas, vómitos, diarrea. Un picor insoportable puede ir acompañado de insomnio, trastornos neuróticos. El tratamiento de la urticaria crónica tiene como objetivo eliminar la enfermedad subyacente.
La urticaria solar es un tipo de fotodermatosis;
se desarrolla en personas que padecen enfermedad hepática y metabolismo porfirínico alterado con sensibilización pronunciada a los rayos ultravioleta. Las mujeres son más a menudo enfermas. La enfermedad se caracteriza por la aparición de erupciones cutáneas en áreas abiertas de la piel (cara, manos, etc.). Estacionalidad típica (primavera-verano). Con la exposición prolongada al sol, las erupciones pueden ir acompañadas de una reacción general del cuerpo en forma de una violación de la respiración y la actividad cardíaca, un choque es posible.
El diagnóstico en casos típicos no es difícil. El diagnóstico diferencial se lleva a cabo con la dermatosis de Dühring, para la cual, además de los elementos del urticar, las vesículas y las pápulas son características.
Tratamiento de la urticaria.
Con la urticaria crónica, es necesario identificar el factor etiológico. El tratamiento de la urticaria debe llevarse a cabo de una manera compleja. En caso de tratamiento de alérgeno urticaria incluye hiposensibilización específica, focos saneamiento de infecciones crónicas, el tratamiento de enfermedades del tracto gastrointestinal, desparasitación. Con trastornos del sistema nervioso - terapia sedante. Se recomienda una dieta láctea - vegetal con exclusión de estimulantes. También se muestra una galvanización iónica general con cloruro de calcio, baños subacuáticos. En el caso de la urticaria solar, medicamentos fotodesensibilizantes (delagil, plakvenil).
El tratamiento de la urticaria crónica requiere terapia de mantenimiento, supervisión médica constante.
Prevención. Tratamiento de focos de infección crónica, enfermedades del tracto gastrointestinal, sistema nervioso, eliminación de exposición repetida a alérgenos.
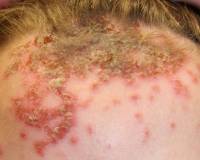
Microsporia
Microsporia es una enfermedad fúngica de la piel y el cabello. La mayoría de los niños están enfermos. Hay microsporas antropomórficas y zooantropógenas. La microespora antropomorfa en nuestro país es muy rara. Patógenos - antropofilnymi mikrosporum (Microsporon fen-ugineum) - golpeó la bocina cantar epidermis y el pelo; son muy contagiosos La fuente es una persona enferma. Rutas de transmisión, directas e indirectas (a través de arneses, cepillos, peines, ropa, juguetes y otros artículos).
La microsporia zooantroprópica es una micosis frecuente. Patógenos: las microsporas zoofílicas (en nuestro país M. canis) afectan el estrato córneo y el cabello; por contagio son inferiores a anthropophilic. Fuentes: gatos (especialmente gatitos), con menos frecuencia perros. Las vías de transmisión son directas (primarias) y mediadas (a través de objetos contaminados con pelos o escamas que contienen M. canis). Una infección relativamente rara ocurre de una persona enferma.
Cuadro clínico Manifestaciones antroponóticas y zooantroponoznoy microsporia similares y similar a la trichophytosis superficie, a diferencia de la que se caracteriza por: una frontera clara, una forma redondeada, de gran tamaño de las lesiones en el cuero cabelludo; cabello oblamyvanie (generalmente continuo) a un nivel de 6-8 mm;
presencia alrededor de las cubiertas blanquecinas de "cáñamo"; ausencia de puntos negros; en la piel lisa - múltiples focos; participación casi constante de pelo de arma, un aumento frecuente en BTE, ganglios linfáticos occipitales y cervicales. Puede haber cambios en el tipo de trichophytosis infiltrativa-supuración.
El diagnóstico de microsporia siempre debe confirmarse mediante pruebas de laboratorio (microscopía, siembra del cabello afectado o escamas de la piel). Importante es el diagnóstico luminiscente (inspección bajo la lámpara de madera).
El pronóstico es favorable.
Prevención. Aislamiento de niños enfermos; Inspección de todos los que contactaron al paciente (incluidos los animales domésticos) utilizando una lámpara de Wood; la captura de gatos callejeros y perros.
Molusco contagioso
Molusco contagioso (molusco infeccioso) - crónico y viral infección piel predominantemente en niños. El agente causal es un virus del mismo nombre, patógeno solo para humanos. La infección se produce por contacto directo con el paciente o a través de los objetos que estaban en su uso. El período de incubación es de varias semanas a varios meses.
Síntomas densa indolora cerosa únicas o múltiples nódulos de color de la piel, del tamaño de una cabeza de alfiler hasta un guisante, forma hemisférica con hueco pupkoobraznym en el centro, que se encuentra generalmente en los niños en la cara, el cuello y el torso, y los adultos - en los genitales y en las áreas vecinas. Al apretar nódulos (clavos o pinzas) de la cavidad central, se asigna una masa blanca y desmenuzable. Las erupciones son generalmente tercas, pero pueden desaparecer espontáneamente.
Psoriasis
La psoriasis es una enfermedad crónica de la piel que afecta la piel, los codos y las articulaciones. La psoriasis es una enfermedad común de la piel, que se encuentra con mayor frecuencia en personas con piel clara, y no en el menor papel en el que juega el factor de herencia.
Psoriasis: etiología, la patogénesis es desconocida. Las más comunes son las teorías metabólicas virales, hereditarias, neurogénicas del origen de la psoriasis, ninguna de las cuales es universalmente aceptada. Al parecer, la psoriasis es la enfermedad de naturaleza multifactorial, tal vez por esta razón, es difícil de curar la psoriasis por completo (ver. Cómo tratar la psoriasis). En la patogenia, se asigna un cierto papel a los trastornos inmunológicos, enzimáticos y otros trastornos bioquímicos. La enfermedad se observa a cualquier edad, no es contagiosa.
Psoriasis: presentación clínica se caracteriza típicamente por la aparición papupeznoy erupción monomórfica, que se encuentra principalmente en la superficie de la razgibatapnyh final (especialmente en los codos y las rodillas), torso, el cuero cabelludo. Bien delimitada pápulas con un diámetro de 2-3 mm a 1-2 cm de color rojo rosado, formas redondeadas, unos pocos destacan por encima de la superficie de la piel cubierta de escamas de color blanco plateado. Cuando se raspan las pápulas, se revelan tres fenómenos diagnósticos: 1) tinción con estearina (las escamas, como la estearina, se desprenden fácilmente de la superficie de las pápulas); 2) la película terminal (después de quitar las escamas, se expone una superficie brillante mojada rojiza); 3) rocío con sangre (en una superficie roja lisa y húmeda, hay un sangrado puntual). Las pápulas tienen una tendencia pronunciada al crecimiento excéntrico, lo que conduce a la formación de placas que se combinan a su vez en lesiones continuas con contornos desiguales. Con la progresión del proceso alrededor de las pápulas, aparece un borde rojo brillante, sin escamas, el número de nuevas erupciones aumenta; el fenómeno de Kebner (reacción isomórfica) es positivo; Subjetivamente - picazón. Cuando se retrocede el proceso, la intensidad del color se debilita, la reabsorción de las erupciones, la aparición del borde de Voronov. La disolución de la placa generalmente comienza desde la parte central, como resultado de lo cual los elementos psoriáticos se vuelven anulares o como garlandlike. En los sitios de erupciones reabsorbidas, hay despigmentación temporal (pseudo-icoderma). En períodos de remisiones incompletas, las placas "de guardia" individuales pueden permanecer en áreas individuales de la piel (más a menudo en el área de los codos, las articulaciones de la rodilla).
Psoriasis: una variedad. Dependiendo de las características clínicas, se distinguen varias variedades de psoriasis.
psoriasis exudativa a menudo se desarrolla en los pacientes con diabetes mellitus y la inflamación severa y diferentes placas psoriásicas brillo, formación de escamas en sus cortezas amarillento superficie exudado debido a su impregnación. Para tratar la psoriasis exudativa es necesaria en los mismos principios que la etapa progresiva de la enfermedad. (ver tratamiento de psoriasis).
Las variedades más severas de la psoriasis son la eritrodermia psoriásica y la psoriasis artropatía, cuyo tratamiento requiere terapias especiales.
En la eritrodermia psoriásica, todas (o casi todas) las partes de la piel están involucradas en el proceso patológico. La piel se vuelve rígida, áspera, infiltrada, roja, con abundantes descamación gruesa y finamente laminar en la superficie. El aumento de los ganglios linfáticos periféricos muestran fiebre de bajo grado, perturbado estado general de los pacientes, hay cambios en la sangre (leucocitosis, aumento de la velocidad de sedimentación de eritrocitos), la orina (proteinuria). El desarrollo de la eritrodermia se promueve mediante una terapia irracional e irritante en la etapa progresiva de la psoriasis (ver cómo tratar la psoriasis).
psoriasis artropática se caracteriza por lesiones principalmente pequeñas articulaciones de las manos y pies, al menos muñeca, el tobillo, intervertebral et al., acompañada de dolor severo e hinchazón de las articulaciones, la restricción de la movilidad y deformaciones. La radiografía revela lisis de las falanges distales de los dedos y cambios en las articulaciones, similar a la artritis reumatoide. La reacción de Vaaler-Rose y la prueba de látex son generalmente negativas. En la sangre, leucocitosis, aumento de la VSG, hipergammaglobulinemia. La derrota de las articulaciones puede combinarse con lesiones cutáneas o aislarse durante varios años. Para tratar la psoriasis articular es necesario y en el reumatólogo. Curar la psoriasis es imposible, pero las técnicas modernas le permiten obtener un efecto terapéutico positivo. (ver tratamiento de psoriasis)
En todas estas formas de psoriasis pueden clavar infecciones como istykannoe (tm) de las placas de uñas ( "fenómeno dedal"), su engrosamiento o una nube hasta onychogryphosis. El curso de la enfermedad es una psoriasis crónica ondulante. Por lo general, la estacionalidad pronunciada del proceso - el deterioro en el invierno con una mejora significativa en el (tipo de invierno) de verano, por lo menos - por el contrario (estilo antiguo).
Psoriasis: diagnóstico. Con un cuadro clínico típico de la psoriasis, su diagnóstico no es difícil. tríada psoriásica Típica (manchas esteárico síntoma película terminal, sangrado punto). El diagnóstico diferencial se lleva a cabo con sífilis papular, diferentes matices de cobre-rojo, densidad y una gran profundidad de, la falta de una tendencia pronunciada a crecimiento periférico y tríada psoriásica, así como la presencia de otros signos clínicos de la sífilis y pruebas serológicas positivas. diagnóstico diferencial conocido es difícil artritis reumatoide psoriasis artropática, especialmente en ausencia de lesiones cutáneas. El diagnóstico adecuado puede ayudar a indicar la presencia de la psoriasis en los familiares, la ausencia de factor reumatoide en la sangre y la destrucción de las articulaciones grandes.
Tratamiento de la psoriasis
Cómo tratar la psoriasis debe decidir tratamiento de la psoriasis especialista debe ser individualizada. Para tratar la psoriasis y las posibles preparaciones de uso externo, terapia de luz, la terapia con medicamentos, inyecciones. No existe ningún medicamento para curar la psoriasis una vez por todas, pero la medicina moderna tiene un arsenal suficiente de herramientas y métodos eficaces para contener y controlar las manifestaciones de la enfermedad.
En la fase aguda se lleva a tratamiento ambulatorio de la psoriasis, prescribir sedantes, ácido ascórbico, gemodeza infusión, diuréticos (particularmente en psoriasis exudativa), antihistamínicos (Suprastinum, Tavegilum et al.), Preparaciones hiposensibilización (gluconato de calcio, cloruro de calcio, de inyección de sulfato de magnesio). El tratamiento de la psoriasis incluye dieta unión con aguda limitación de las grasas y los hidratos de carbono, excluyendo el alcohol, la comida picante. En proceso de extinción paso B1 administrarse inyecciones de vitaminas B6, B12. esquema pirogenal, autohemoterapia, ungüentos que contienen azufre, Naftalan, ihtiola. En cualquier etapa en el tratamiento de la psoriasis se puede usar ungüentos -. Psorkutan, Psoriaten, flutsinar, ftorokort, Diprosalik, belosalik, Lorinden-A, etc. En caso de fallo de dicha terapia y formas graves recomendó tratamiento de los pacientes de psoriasis usando métodos fotoquimioterapia, tratamiento hormonoterapia agentes antiinflamatorios no específicos (indometacina, indometacina, etc.), y autohaemotherapy, esquema pirogenal.
Con el fin de evitar la recurrencia de la psoriasis se muestra el tratamiento de spa, conífera, el radón, baños de mar, la irradiación ultravioleta, estado de la vitamina
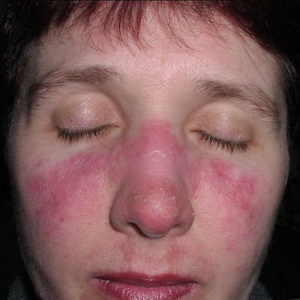
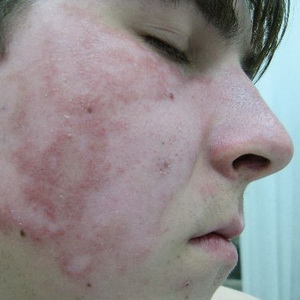
Rosácea
La rosácea - una enfermedad que se presenta en la edad media y avanzada (más común en mujeres) y se caracteriza por la aparición en la cara papulopustuleznyh pequeña erupción en el fondo del eritema difuso con telangiectasias.
La etiología es desconocida La patogénesis asociada con la seborrea, la neurosis vegetativa-vascular. Son trastornos importantes de la secreción gástrica (más Akhil), en las mujeres, así - la disfunción ovárica. proceso provocando factores externos irritantes (sol, viento, heladas, de trabajo en tiendas calientes).
Cuadro clínico Solo se afecta la piel de la cara (más a menudo, las mejillas y la nariz). A menudo se produce en el fondo seborreica, persistente, enrojecimiento (eritema) difuso con telangiectasias. La saturación del eritema varía. Posteriormente, en su fondo hay pequeñas pápulas de color rojo brillante, cuyo centro se formaron ampollas superficiales. Con la regresión de erupciones no hay cicatriz. Sensación subjetiva de calor, picazón leve. Para con exacerbaciones frecuentes, de forma indefinida, puede desarrollar hipertrofia nodular de la piel de la nariz (rinofima). Es posible unirse a la queratitis.
diferentes pacientes acné rosácea De común de edad (más de 25 años), localizadas sólo en la cara, la presencia de eritema y las telangiectasias, la ausencia de comedones y cicatrices. Con el lupus eritema rojo tiene límites claros, no hay pústulas, aparecen escamas densas, al final se desarrolla la atrofia cicatricial.
Seborrea
Seborrea: una violación de la función de las glándulas sebáceas, que se caracteriza principalmente por un mayor aislamiento del sebo inferior. El valor principal tiene un menor contenido de ácidos grasos libres debido al aumento del colesterol y de los ácidos grasos superiores libres, lo que reduce las propiedades bacteriostáticas de la piel y promueve el desarrollo de infecciones secundarias.
La etiología es desconocida Patogénesis: trastornos neuroendocrinos funcionales, en particular distonía vegetativa. Los cambios endocrinos se expresan en una violación de la relación entre los andrógenos y los estrógenos (aumento de los niveles de andrógenos con una disminución de los estrógenos). Tal vez los trastornos neuro-endocrinas con la seborrea son causados por la patología hipotalámica o cortical primario, como fenómenos seborrea normalmente se pronuncian con encefalitis, enfermedad de Parkinson, trastornos diencephalic. La seborrea se intensifica a partir de los alimentos picantes, salados y dulces.
Cuadro clínico La seborrea puede desarrollarse en cualquier parte del área de la piel donde hay glándulas sebáceas, pero generalmente se presenta cuando las glándulas sebáceas, y sobre todo una gran cantidad de hendidura que tienen el mayor valor: sobre el cuero cabelludo, la cara, el pecho y la espalda. La seborrea es especialmente común en el período de la pubertad. Las manifestaciones de seborrea se caracterizan claramente por el término "piel sebácea": las áreas afectadas aparecen húmedas, grasosas y tienen un brillo característico. Los poros de las glándulas sebáceas están agrandados, a menudo están bloqueados por tapones oscuros (comedones, "puntos negros"). La piel a menudo se engrosa, adquiere un tono gris sucio. Todo esto hace que la piel se vea como una cáscara de naranja o limón. Alopecia seborreica grasa y marcada con pelo.
A menudo hay quistes sebáceos en forma de pequeños nódulos de color blanco amarillento (milium, "whiteheads"). Según la prevalencia de estos o aquellos síntomas, se distingue entre seborrea líquida (grasa) y gruesa (seca). La seborrea a menudo se complica por la caspa y el acné vulgar. Caspa: descamación difusa del cuero cabelludo, generalmente no acompañada de fenómenos inflamatorios. La aparición de la caspa se debe a la activación de la flora bacteriana saprófita que penetra en la epidermis y altera su queratinización.
Acné vulgar
El acné vulgar (juvenil) - trastorno de la piel que se produce principalmente durante la pubertad y se caracteriza por purulentas y lesiones inflamatorias glándulas sebáceas en el fondo de la seborrea.
La etiología es desconocida La patogénesis es causada por la seborrea, una complicación de la que son. El papel principal es desempeñado por la disminución específica de la seborrea en la actividad bactericida del sebo, lo que lleva a la activación de la flora de cocos saprófitos.
El cuadro clínico se caracteriza por el polimorfismo evolutivo de los elementos vysypnyh situados en los sitios seborrenales (la persona, el pecho, la espalda). En la base de comedones (tapones sebáceas) surgir nódulos inflamatorios (acnes papulares), a continuación, transformando en pústulas de diferente tamaño y la profundidad (acné pustular y phlegmonous). En algunos casos, absceso comienza con las capas más profundas de la piel y conduce a la formación de nodos semiesféricas suaves - fluctuante y abscessed rojo azulado (acné conglobata). El contenido de pústulas se seca en las cortezas, en las cuales caen manchas o cicatrices cianóticas rosadas. El acné profundo es doloroso. La variedad del cuadro clínico se debe al curso continuo, generalmente a largo plazo del proceso.
El pronóstico es favorable. Por lo general, en 20-25 años aparece una cura espontánea. Después de las formas profundas, las cicatrices permanecen.
Eczema
Eczema - inflamación de las capas superficiales de la naturaleza neuro-alérgica en la piel que se produce en respuesta a estímulos externos o internos, en el que la erupción polimorfismo, picazón y el curso recurrente prolongado.
La etiología del eczema es desconocida.
Eczema: patogénesis: polivalente (menos monovalente), sensibilización de la piel, como resultado de lo cual no se responde adecuadamente a diversos efectos exógenos y endógenos. Sensibilización contribuyen experiencia estresante, endocrinopatía, enfermedades del tracto gastrointestinal, el hígado y la tinea pedis, procesos pyococcus crónicas y enfermedades alérgicas. En los niños, patogénesis eczema asociado con diátesis exudativa.
Eczema: un cuadro clínico. Eczema se produce a cualquier edad, en cualquier parte de la piel (por lo general en la cara y extremidades superiores). Distinguir cierto, microbiano, eczema seborreica y profesional.
El eczema verdadero es agudo, subagudo y crónico. Verdadero eccema se refiere a las dermatosis. eczema aguda caracterizada eritema edematoso brillante con múltiples burbujas finas, que se forman en el punto de apertura de la erosión por el llanto copioso, formación de costras y escamas. Subjetivamente: ardor y picazón. La duración del eczema agudo es de 1.5-2 meses. En la inflamación subaguda menos pronunciada: colorear focos se pone azulada-rosa, edema y exudación moderada quema disminuir y picazón; infiltración está adjunta. La duración del proceso es de hasta seis meses. En curso crónico del cuadro clínico está dominado por la infiltración de la piel; vesículas y exudación erosión encontraron difícil, subjetivo - picazón. El curso es indefinidamente largo, recidivante. Es necesario consultar a un médico (ver tratamiento de eccema).
Una variación de la verdadera eczema disgidroticheskaya es eczema, que se localiza en las palmas y plantas y se manifiesta abundante, a veces de coalescencia en burbujas focos de cámaras múltiples continuos y ampollas de neumáticos densamente, que se expone en las partes de abertura húmedo confinado córneo fimbria estrato. Disgidroticheskaya eczema afecta tanto a hombres y mujeres, tanto jóvenes como adultos. Disgidroticheskaya eczema es a menudo crónica, con recaídas y períodos de difícil de tratar (ver. El tratamiento del eccema). Como resultado del rascado intenso en el eczema disgidroticheskoy puede desarrollar secundario infección.
eczema microbiano, en la patogénesis de la cual juega un sensibilización papel significativo a los microorganismos (por lo general piokokkam) difiere disposición asimétrica, a menudo en las extremidades, contornos, bordes afilados pelado de la capa córnea, la presencia de pústulas y confinamiento frecuente a la fístula, heridas que no cicatrizan redondeada, úlceras tróficas (paratravmaticheskaya eczema). El eccema microbiano se acompaña de picazón. eczema Microbial su tratamiento debe estar dirigido a la eliminación de focos de infección (consulte. Para tratar el eccema).
Si una infección crónica no se elimina por completo, superar el eccema microbiano sólo será por un corto tiempo.
Seborreica patogénesis dermatitis asociada con la seborrea. Ocurre en la infancia y después de la pubertad. Tal eczema localizado en el cuero cabelludo, detrás de aurículas, hay, en el esternón y entre los omóplatos. Sus características distintivas son de color amarillento coloración estratificación copos grasos ausencia expresó remojo, la infiltración de enfoque focos tendencia a retroceder en el centro con un aumento simultáneo de la periferia. tratamiento de eczema seborreica debe ser complejo, es decir. la terapia A. externa, sin abordar las causas de la enfermedad traería sólo resultados a corto plazo. (vea cómo tratar el eccema).
Eczema seco - la enfermedad es más frecuente en las personas mayores en invierno. eczema agrietada seca por lo general se produce en las piernas y se acompaña de descamación. eczema seco a menudo se asemeja dermatitis requiere un diagnóstico para guiar el tratamiento.
eczema ocupacional, morfológicamente similar a la verdadera, afecta a la piel expuesta (manos, los antebrazos, el cuello y la cara), que están expuestos principalmente a las condiciones de producción, los efectos nocivos de irritantes químicos, y no es tan resistente para como sensibilización cuando no es un polivalente , pero un personaje monovalente. Para fines de diagnóstico, se usan pruebas alérgicas de la piel. A la primera señal de la enfermedad deben consultar a un médico - un dermatólogo que el eczema no se pasa en forma crónica. Lo más importante - para eliminar el irritante (ver la forma de tratar el eccema.).
El tratamiento del eccema debe ser integral e individual. Eczema tratamiento dependerá de los tipos y causas de la enfermedad. Antes del tratamiento, es necesario hacer un diagnóstico diferencial. Eczema es similar en sus manifestaciones, estos conceptos se utilizan a menudo como sinónimos. Especialmente que el eczema dermatitis alérgica tienen un origen común y la naturaleza de su tratamiento tiene por objeto eliminar el alérgeno. Tratamiento de eczema, naturaleza alérgica incluyen fármacos que promueven la eliminación de la inflamación, así como dieta hipoalergénica y el cuerpo general de fortalecimiento (fisioterapia, una vitamina). Así como dermatitis eczema son tratados con preparaciones tópicas: lociones, cremas, etc. En cualquier caso, es necesario consultar a un especialista - dermatólogo médico, que sobre la base de un diagnóstico correcto va a determinar cómo tratar el eccema.
Eccema: profilaxis, pronóstico. Corrección de anomalías neurogénicos y enfermedades asociadas, especialmente infecciones fúngicas y lesiones pyococcus de parada; tratamiento oportuno de la diátesis exudativa y las condiciones seborreicas; evitar el contacto con irritantes químicos en la producción (empleo) y en el hogar. Predicción de la verdadera eccema en relación con la recuperación total es incierto, otras formas - es más favorable. Sin embargo, la medicina moderna no se detiene en el desarrollo de tratamientos más eficaces para el eczema, destinadas a mejorar los resultados, el aumento en el período de remisión. Las recomendaciones generales son: la restricción de tratamiento de agua, la exposición al aire fresco, un endurecimiento general del cuerpo.
Las lesiones cutáneas pueden ser inflamatoria, traumática, aséptica, infecciosa o autoinmune. enfermedades de la piel son muy comunes, ya que la epidermis es el órgano más importante del sistema inmunológico y por lo tanto asume todos los "éxitos" como la influencia exterior y el interior del cuerpo. Muy a menudo enfermedades de la piel en adultos asociados estrechamente con mal funcionamiento de hígado, intestinal, los sistemas nervioso y endocrino centrales.
En este artículo, se propone considerar los tipos comunes de daños en la piel que pueden ocurrir como resultado de un trauma, congelación, quemaduras, o la introducción de patógenos. Todas las enfermedades de la piel de una persona se presentan con una descripción detallada del cuadro clínico. También puede ver enfermedades de la piel en la foto que acompañan a estas características. tipos presentados de enfermedades de la piel son los más comunes y en la mayoría de los casos son difíciles de métodos de tratamiento de la medicina convencional.
Daño de piel purulento
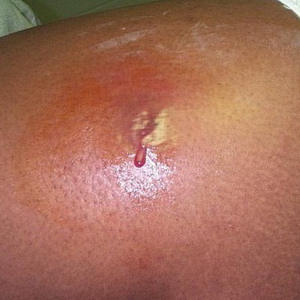
Absceso- limitada daño de la piel purulenta con la formación de absceso cavidad purulenta. Se puede desarrollar en el tejido subcutáneo, músculo, hueso y así sucesivamente., Y en órganos (hígado, pulmón, bazo, cerebro, etc.) o entre (absceso absceso mezhkishechny subdiafragmático et al.).
El daño a la piel en forma de absceso puede ocurrir solo o como una complicación de otra enfermedad (neumonía, trauma, etc.). El desarrollo de un absceso se asocia con la entrada de microbios piógenos en el cuerpo a través del daño a la piel o las membranas mucosas o con la transferencia del patógeno a través de la sangre y los vasos linfáticos de otro foco purulento. Los microbios contaminados causan inflamación con la consiguiente necrosis de tejido u órgano. El absceso está rodeado por una zona de inflamación. La reacción protectora del cuerpo se manifiesta en la formación de una cápsula, que limita el absceso de los tejidos sanos.
Inflamación de la piel (con foto)
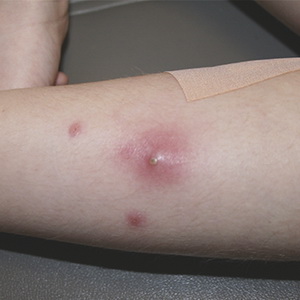
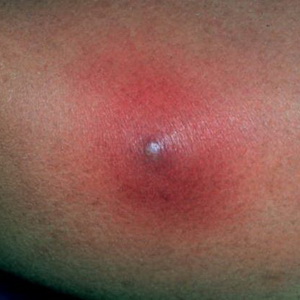
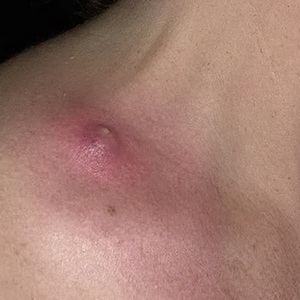
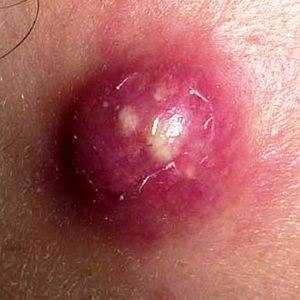
Furuncle (hervir) - Lesiones purulentas-necróticas agudas de la piel en el área de la bolsa de pelo y del tejido conectivo circundante, causadas por bacterias piógenas, principalmente estafilococos dorados.
La aparición de un furúnculo se promueve por la contaminación y los microtraumas de la piel, el aumento del flujo y la liberación de grasa, los trastornos metabólicos y similares.
Con la localización de forúnculos en la cara, son posibles complicaciones graves (meningitis purulenta, sepsis).
Panaritium: inflamación purulenta aguda de las uñas de las uñas (más a menudo en el brazo).
Mire estas lesiones cutáneas inflamatorias en la foto a continuación, donde se muestran sus principales síntomas y síntomas:
Dermatitis - una enfermedad de la piel
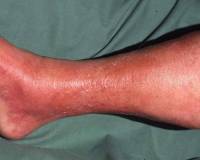
Dermatitis es una enfermedad de la piel o un proceso inflamatorio en la piel que ocurre bajo la influencia de efectos directos en ella de diversos estímulos: mecánicos, físicos o químicos. La dermatitis de la enfermedad de la piel a menudo es una consecuencia del uso externo de medicamentos (yodo, novocaína, estreptocida, etc.) con una mayor sensibilidad de la piel a estas sustancias; proviene del contacto con ortigas, geranios y otras plantas. A menudo, la dermatitis es causada por daño mecánico (por ejemplo, abrasión). La dermatitis causada por irritantes de temperatura incluye quemaduras (incluyendo luz solar y eléctrica), congelación.
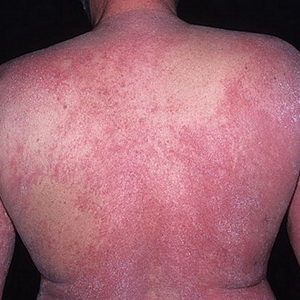
Distinga entre formas agudas y crónicas de dermatitis.
Se caracteriza por enrojecimiento, hinchazón, hinchazón y aumento de la temperatura de la piel, acompañado de sensación de calor, ardor y picazón. En el futuro, pueden aparecer burbujas llenas de contenido transparente.
El tratamiento de la dermatitis se lleva a cabo según las razones de su aparición.
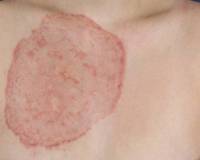
Psoriasis: enfermedad de la piel en el cuerpo humano (con foto)
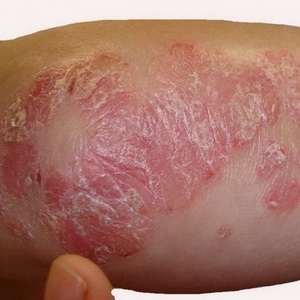
Enfermedad de la piel (liquen escamoso) - daño epidérmico no contagioso recurrente crónico. Se caracteriza por la formación de una enfermedad de la piel en el cuerpo en forma de placas rosadas escamosas con comezón. En la aparición de esta enfermedad de la piel en el cuerpo humano desempeñan el papel de trauma neuropsíquico, trastornos metabólicos y la función de la glándula endocrina.
Las erupciones en la psoriasis ocurren en cualquier lugar de la piel, con mayor frecuencia en los codos, las rodillas, el sacro y el cuero cabelludo. En algunos casos, la psoriasis afecta las placas ungueales, cuya superficie se asemeja a un dedal. En algunos pacientes, las erupciones se acompañan de hinchazón y sensibilidad de las articulaciones (la llamada psoriasis artropathica).
Mire esta enfermedad de la piel en la foto, donde se ilustran sus características:

Enfermedad de la piel del eczema
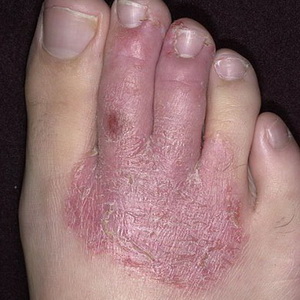
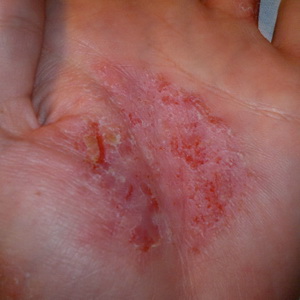
Enfermedad de la piel del eczema - enfermedad inflamatoria no infecciosa aguda o crónica de la piel, que es de naturaleza neuroalérgica y se caracteriza por una variedad de erupciones, sensaciones de ardor, picazón y una tendencia a la recaída. Para la piel afectada se caracteriza por el enrojecimiento y la formación de burbujas húmedas, y luego costradas sobre ellas.
La aparición del eczema se ve facilitada por una variedad de factores externos (mecánicos, químicos, térmicos) e internos (hígado, riñón, gastrointestinales, endocrinos y del sistema nervioso).
La neurodermatitis es una piel engrosada, afectada por eccema que se forma en lugares de fricción constante en personas susceptibles. Muy a menudo afecta la región occipital en las mujeres y la piel de las espinillas y los pies en los hombres. La causa de la exacerbación de esta enfermedad es el estrés.
Otros tipos de enfermedades de la piel (con foto)
Hay incluso tipos más terribles de enfermedades de la piel causadas por infecciones crónicas o discapacidades totales del sistema endocrino. Las enfermedades de la piel de etiología tuberculosa se han encontrado recientemente en la práctica de un dermatólogo con más frecuencia. Por lo tanto, es importante conocer sus síntomas.
La tuberculosis de la piel se combina relativamente raramente con la tuberculosis pulmonar grave, aunque con mayor frecuencia es el resultado de la diseminación de la tuberculosis de las formaciones tuberculosas pulmonares primarias-ferruginosas, y con menor frecuencia el resultado de una infección directa a través de la sangre. Muy a menudo se manifiesta en forma de lupus.
Lupus (lupus) es el nombre común de varias enfermedades crónicas de la piel, en las que a menudo se ven afectados diversos órganos internos:
- con lupus rojo en su rostro aparece erupción escamosa roja y hay una derrota progresiva de los riñones;
- el lupus eritematoso es una lesión tuberculosa de la piel que se desarrolla como resultado de la penetración directa del bacilo tuberculoso en la piel humana;
- las personas que tienen tuberculosis recurrente desarrollan lupus tuberculoso (las lesiones cutáneas se caracterizan por la aparición de áreas verrugosas, especialmente en la piel de las manos).
El curso y los síntomas de la enfermedad dependen de la actividad del patógeno, las formas de su penetración, la localización del proceso, el estado general del organismo y, por lo tanto, pueden ser muy diversos.
Observe este tipo de enfermedades de la piel en la foto, mediante las cuales puede distinguir los signos típicos de usted y sus seres queridos:
Enfermedad de la piel del vitiligo
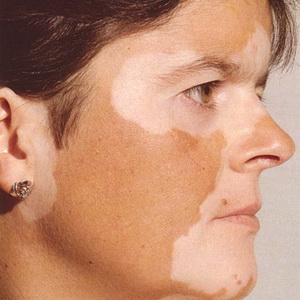

Enfermedad de la piel del vitiligo (pes)- Esto es una violación de la pigmentación, expresada en la desaparición del pigmento normal en ciertas áreas de la piel. La causa de la ocurrencia es desconocida. Por lo general, comienza a una edad temprana (más a menudo en las mujeres) con la aparición de manchas blancas de diferentes tamaños y formas en la piel. Las manchas suelen ser simétricas (en ambas mejillas, en ambas manos, etc.), aumentan de tamaño gradualmente, se fusionan y forman grandes áreas de color blanco y leche. Los focos del vitiligo pueden ocurrir en cualquier área de la piel. El cabello en las áreas afectadas es gris.
La enfermedad no afecta la condición general y se preocupa solo desde el punto de vista estético.
¿Cuáles son otras enfermedades de la piel?
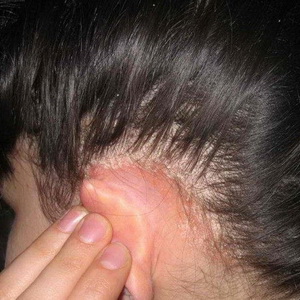
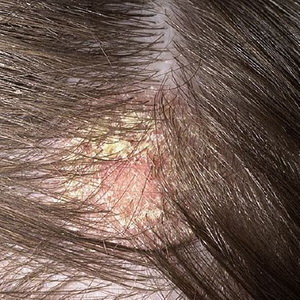
Seborrea es una enfermedad de la piel caracterizada por una violación de la función secretora de las glándulas sebáceas. Se observa en personas de ambos sexos, generalmente durante la pubertad (12-18 años). El término "seborrea" se traduce como "salotechenie". La actividad de las glándulas sebáceas cambia tanto la hiperfunción como la hipofunción, por lo que se consideran dos tipos de seborrea: seca (caspa) y grasa (con exceso de salo).
La conexión de la enfermedad con los trastornos neuroendocrinos es indudable. El cuero cabelludo, la cara, el pecho y la espalda se ven afectados, donde se encuentra una gran cantidad de glándulas sebáceas.
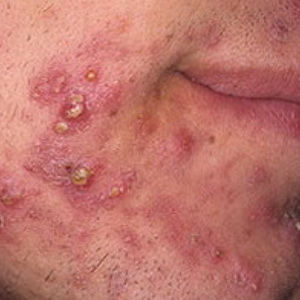
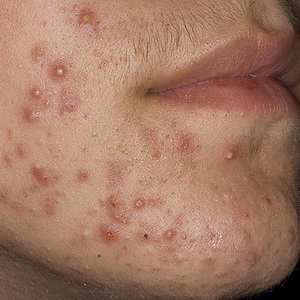
Acné (acné) es una designación colectiva de varias erupciones cutáneas, a menudo asociadas con una violación de la función de las glándulas sebáceas.
Hay varias variedades de anguilas:
- el acné ordinario o juvenil ocurre durante la pubertad, se localiza en la cara, el tórax y la espalda. Parecen nudos rosados, alcanzan el tamaño de un guisante, a veces con tapones grasientos (comedones). A menudo reprimido En su origen, los cambios hormonales, la infección, la predisposición hereditaria son importantes;
- el rojo y la rosácea aparecen con mayor frecuencia en mujeres de más de 40 años y se caracterizan por la apariencia en la piel de agrandamiento persistente de pequeños vasos y nódulos rojos, a veces con supuración;
- el acné profesional y medicamentoso se produce debido al contacto con productos derivados del petróleo, el consumo de yodo, bromuro, hormonas y algunas otras drogas.






